Personas de todo el mundo se han infectado con el SARS-CoV-2 durante más de tres años. Pronto quedó claro que las células T asesinas juegan un papel importante en la lucha contra el virus en el cuerpo al matar las células infectadas. Sin embargo, no estaba del todo claro cómo el sistema inmunitario logra activar las defensas de manera específica y luego calmarlas nuevamente una vez que el trabajo ha terminado.
Un equipo internacional que incluye científicos del Instituto de Salud de Berlín en Charité (BIH) y Charité – Universitätsmedizin Berlin, ahora ha dado un paso crucial para comprender este fenómeno. Los investigadores publicaron sus hallazgos en el número actual de la revista. inmunidad de la naturaleza.
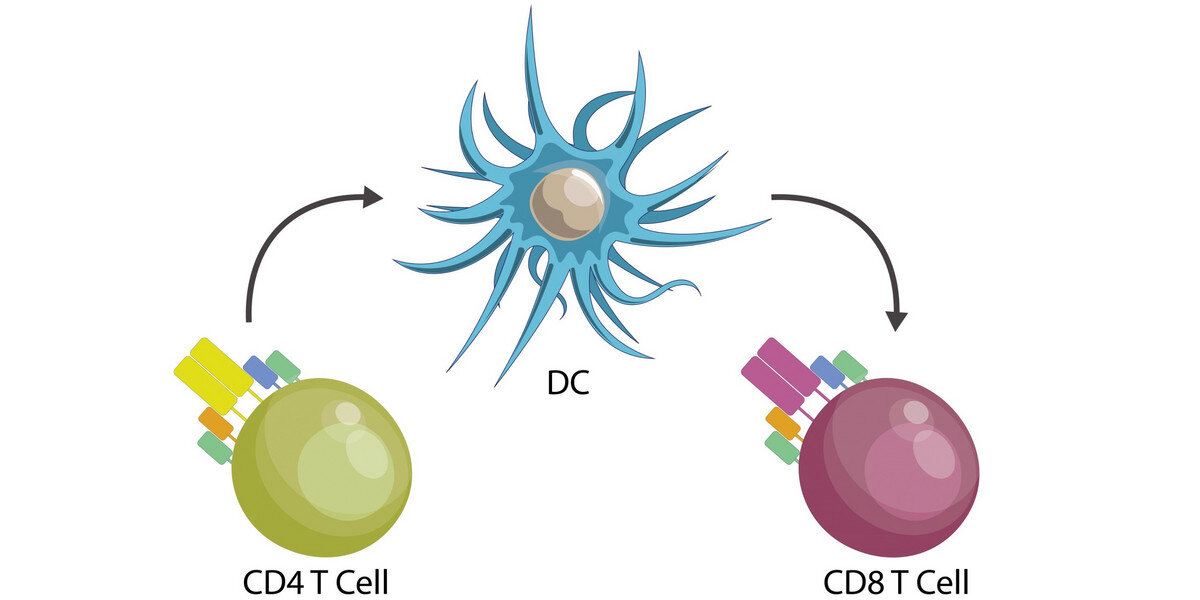
Células T asesinas, también llamadas CD8+ Las células T, debido a sus moléculas de superficie, juegan un papel importante en la defensa de nuestro cuerpo contra los virus. Reconocen y destruyen las células infectadas por virus, evitando así que el virus se multiplique e infecte a más células. Sin embargo, para lograr esta tarea, CD8+ Las células T dependen de otras células y moléculas: solo cuando reciben el conjunto adecuado de señales pueden matar las células infectadas y, por lo tanto, volver a calmarse.
Una «licencia para matar» estrictamente regulada.
La «licencia para matar» debe ser cuidadosamente regulada. La severa reacción de las células T asesinas provoca daños colaterales que pueden ser peligrosos para los pacientes. Estas reacciones exageradas se denominan «patología inmunitaria», y los inmunólogos creen que a menudo son responsables de que los pacientes desarrollen un curso grave de la enfermedad, por ejemplo, con COVID-19.
Para comprender mejor estos procesos, los científicos del Instituto Peter Doherty para la Infección y la Inmunidad (Instituto Doherty) en Melbourne, Australia, junto con colegas de la Universidad de Bonn, Charité y BIH, estudiaron cómo el asesino T. Las células se producen en diversas infecciones virales, tanto con el virus del herpes simple como con el SARS-CoV-2, tanto en ratones como en pacientes.
El llamado interferón tipo I juega un papel importante en este proceso. “El SARS-CoV-2 y otros virus intentan abrumar al sistema inmunitario evitando la liberación o la acción de los interferones de tipo 1”, explica la profesora Birgit Sawitzky, jefa de la Unidad de Inmunidad Traslacional de BIH. «Pudimos demostrar que las células T auxiliares, también llamadas CD4+ Las células T permiten que las células del sistema inmunitario innato (como las células dendríticas) superen el bloqueo, de modo que se activen las células asesinas».
Sin embargo, esta ayuda solo ha funcionado hasta cierto punto, agrega el Prof. Leif-Eric Sander, Director de la Clínica de Enfermedades Infecciosas y Neumología en Charité Campus Virchow. “Si no hay interferón tipo 1 en absoluto, o si se produce solo después de un largo retraso, las células T asesinas se vuelven hiperactivas y causan ciclos severos, a veces fatales, de COVID-19”.
Los científicos esperan que esta comprensión más profunda de la inmunopatología de las infecciones virales revele nuevas posibilidades de tratamiento. “Los nuevos hallazgos revelan los principios generales de la acción de la inmunidad antiviral y, por lo tanto, respaldan las estrategias terapéuticas destinadas a modular la respuesta inmune en las enfermedades virales. Un principio que también podría explotarse en las vacunas”, dice Leif-Erik Sander.
más información:
Elise Gressier et al, La titulación de células T CD4+ presentadoras de antígenos de células presentadoras de antígenos mejora la inmunidad antiviral de células T CD8+, inmunidad de la naturaleza (2023). DOI: 10.1038/s41590-023-01517-x
Proporcionado por el Instituto de Salud de Berlín

«Solucionador de problemas. Gurú de los zombis. Entusiasta de Internet. Defensor de los viajes sin disculpas. Organizador. Lector. Aficionado al alcohol».