(UroToday.com) La Reunión Anual de SUO 2023 incluyó una sesión sobre el cáncer de pene, que incluyó una presentación de la Dra. Juanita Crook sobre los avances en la radioterapia para el cáncer de pene. El Dr. Crook enfatizó que la razón por la que se está considerando la radioterapia es que la mayoría de los carcinomas de células escamosas, incluidos los cánceres de cuello uterino, vulva y de cabeza y cuello, son altamente tratables con radiación.
Además, el cáncer de pene tiene una etiología dual similar al carcinoma de células escamosas de vulva: infección por VPH e inflamación crónica. Otras razones adicionales para considerar la radioterapia primaria para el carcinoma de células escamosas del pene son las siguientes:
- Mantener los órganos primarios
- Posibilidad de rescate quirúrgico si es necesario.
- Radiación inicial junto con estadificación ganglionar quirúrgica
- Considere la radiación posoperatoria cuando hay múltiples ganglios involucrados o si hay enfermedad extracapsular.
- Colaboración multidisciplinar con urólogos
En cuanto a la radiación primaria, los dos métodos de radiación son la radioterapia de haz externo y la braquiterapia. La radioterapia externa se administra con o sin quimioterapia simultánea, incluido cisplatino 40 mg/m2.2/semana o 5-FU/mitomicina o capecitabina. Para la braquiterapia, la mayor parte de la experiencia es con dosis bajas (LDR), con iridio 192 manual después de la carga. La tasa de dosis de pulso (PDR) es equivalente desde un punto de vista radiobiológico si los pulsos por hora son de aproximadamente 50 cGy. Además, la terapia tópica de alta tasa de dosis (HDR) está ampliamente disponible después de la carga, y la experiencia publicada en el campo de la HDR ha aumentado en los últimos años.
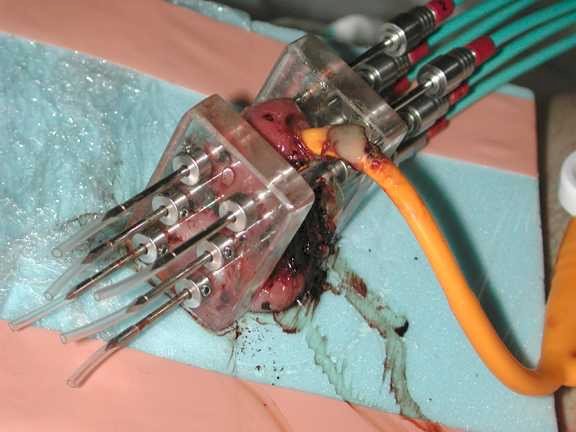
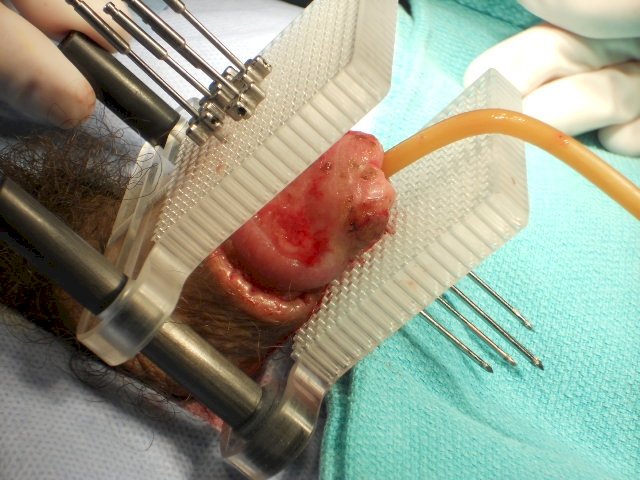
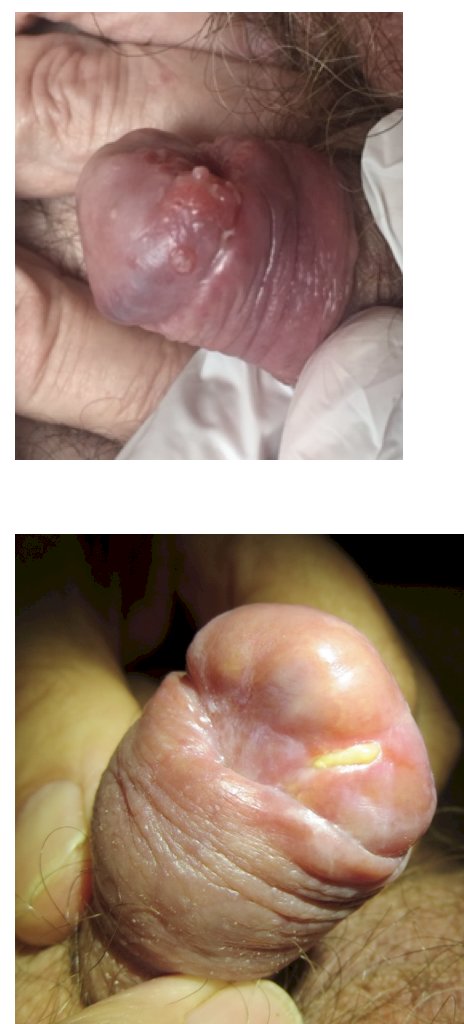
El paciente ideal para braquiterapia tiene un tumor limitado al glande, tamaño <= 4 cm y está circuncidado. El Dr. Crook señala que la invasión linfovascular y su grado no son contraindicaciones para la braquiterapia. Las enfermedades microscópicas y palpables son predictores de insuficiencia regional y, por tanto, los ganglios linfáticos deben abordarse en el tratamiento inicial en colaboración con el urólogo. La braquiterapia se realiza bajo anestesia local o general, suele durar entre 30 y 45 minutos, estando el paciente cateterizado durante el proceso de implantación. Si el paciente está siendo tratado en un hospital, el pene se sujeta con un collar de espuma de poliestireno para reducir la dosis al tejido cercano:
Además, el paciente debe tomar profilácticamente heparina en dosis bajas o heparina de bajo peso molecular y utilizar medias antiembólicas.
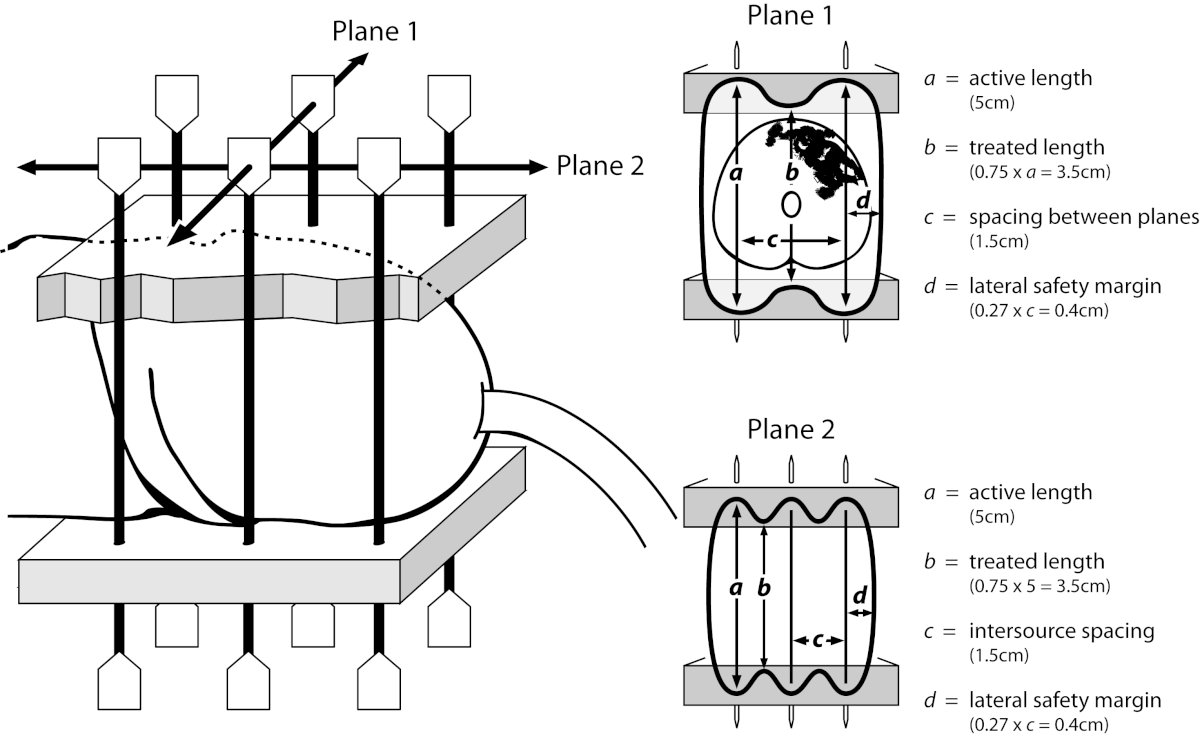
Para LDR y PDR, debe haber 2-3 niveles, 4-9 agujas espaciadas a 12-18 mm, a una dosis de 60-65 Gy (LDR) o 50-65 cGy/h (PDR) durante 4-5 días. :
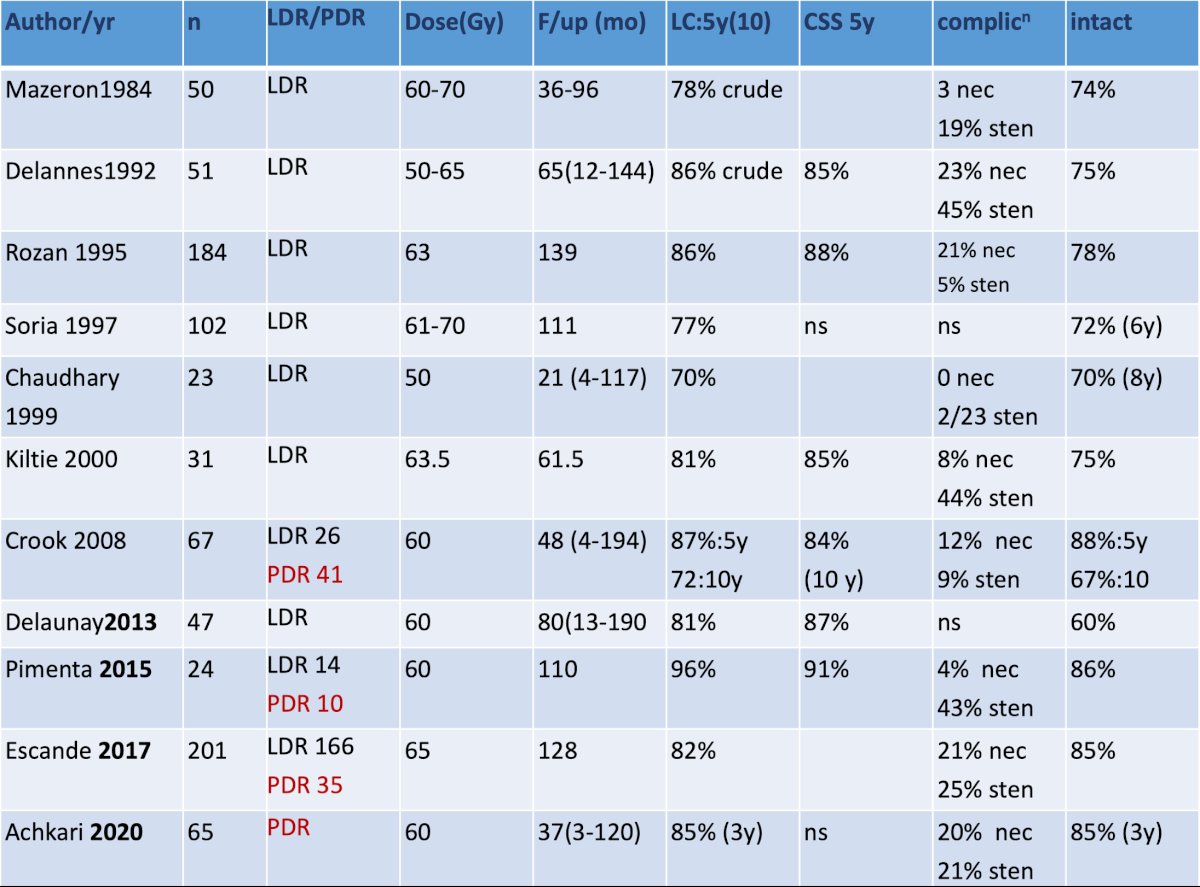
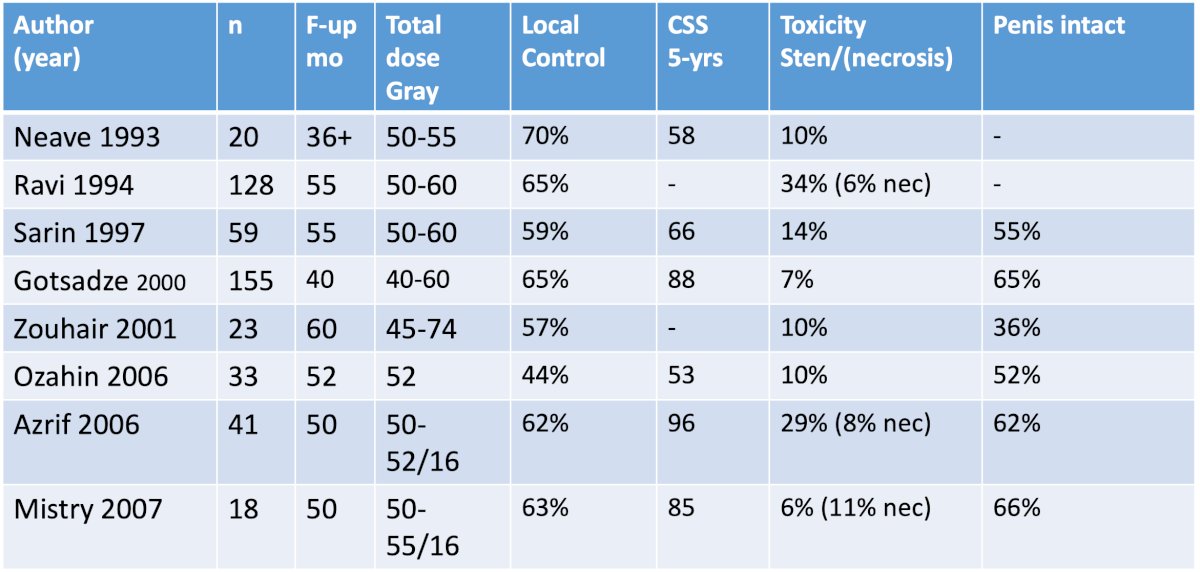
La tasa de control local a los 5 años para LDR/PDR oscila entre 70% y 96%, con una tasa de preservación del pene de ~70% a los 10 años. El siguiente es un resumen de la literatura sobre LDR/PDR:
Para la braquiterapia HDR, los parámetros de tratamiento son los siguientes:
- Distancia entre agujas: 9-12 mm
- Volumen de fracción recomendado: 3-4,3 Gy BID
- Rango de dosis total: 38-53 Gy (dependiendo del tamaño del tumor)
- Pautas de homogeneidad: V150 < 20 %, V125 < 40 %
- La dosis uretral debe limitarse al 115%.
- TC postimplantación para planificación: determinación del tamaño del tumor con un alambre
- Margen de difusión microscópica (CTV): 0,5 – 1,0 cm
- Configurar margen de incertidumbre (PTV): no requerido
La siguiente figura destaca una plantilla para braquiterapia de pene:
La literatura HDR indica una tasa de control local del 73-92% y una tasa de preservación del pene del 70-93%, con el siguiente resumen de la literatura: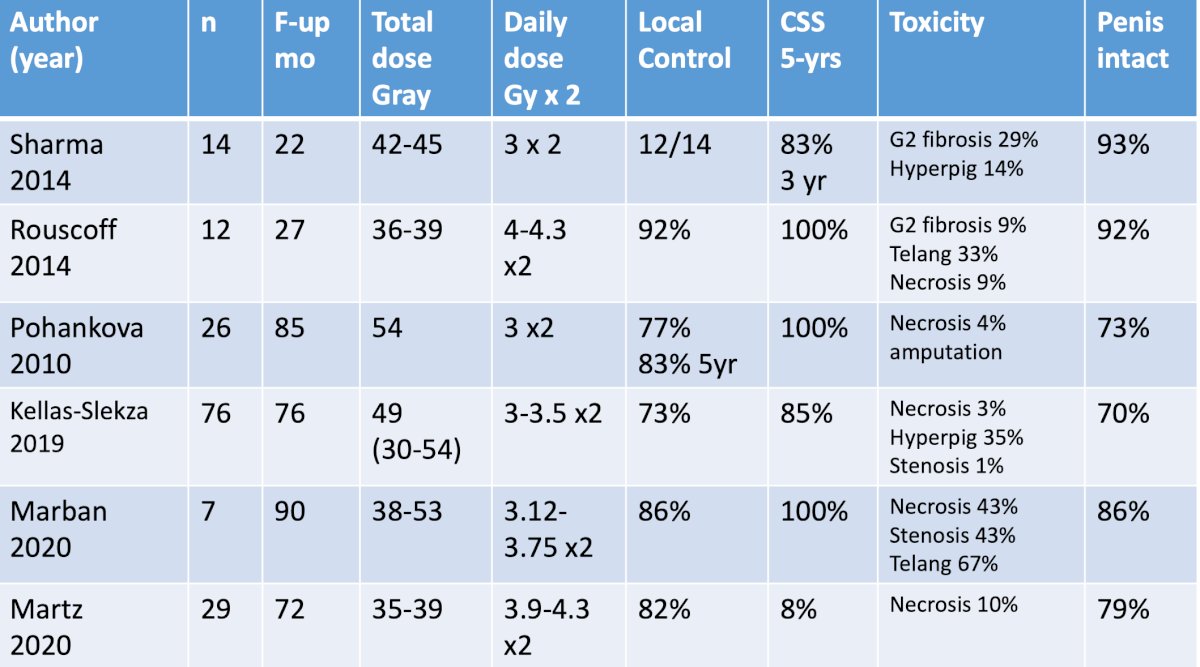
El Dr. Crook señala que la mayoría de los casos de formación de costras se resuelven en aproximadamente 3 meses, y se espera uretritis aséptica. Sin embargo, las adherencias uretrales deben separarse en la fase de curación y la actividad sexual debe suspenderse hasta 3 a 8 semanas después del tratamiento. Los efectos tardíos de la braquiterapia incluyen estenosis del meato en un 8%-25% de los casos y, por lo tanto, se debe tener cuidado al colocar la aguja (la autoexpansión del meato reduce el riesgo de estenosis a aproximadamente el 10%). Además, la ulceración/necrosis retardada de los tejidos blandos puede ocurrir hasta en un 20% de los casos, especialmente en tumores más grandes o más profundos donde pueden ser necesarias más agujas. La mayoría de los casos se resolverán con medidas conservadoras, pero el oxígeno hiperbárico puede ser útil en casos graves.
Incluso en casos complejos, la penectomía puede no ser la única opción. El Dr. Crook presentó otro caso de un hombre de 49 años con carcinoma de células escamosas de pene T2cN2 que posteriormente recibió 55,8 Gy en los ganglios primarios y 45 Gy en los ganglios positivos, más 6 ciclos de cisplatino concurrente (40 mg/m3).2) Semanalmente. Lleva 7 años sin evidencia de enfermedad con las siguientes imágenes antes del tratamiento y 9 meses después del mismo:1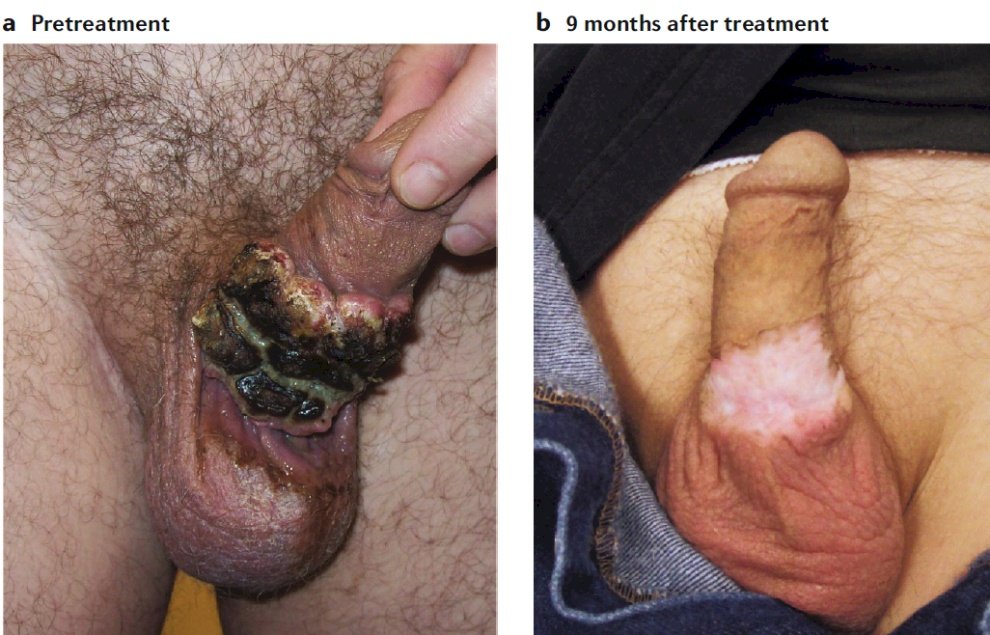
Otro caso es el de un hombre de 54 años con carcinoma de células escamosas de pene T1bN3 que posteriormente recibió 55,8 Gy en los ganglios primarios y 45 Gy en los ganglios positivos con dos ciclos de 5-FU + mitomicina C. No hubo evidencia de enfermedad durante 7 años. . Con las siguientes imágenes antes del tratamiento y después de 9 meses de tratamiento. [1]:1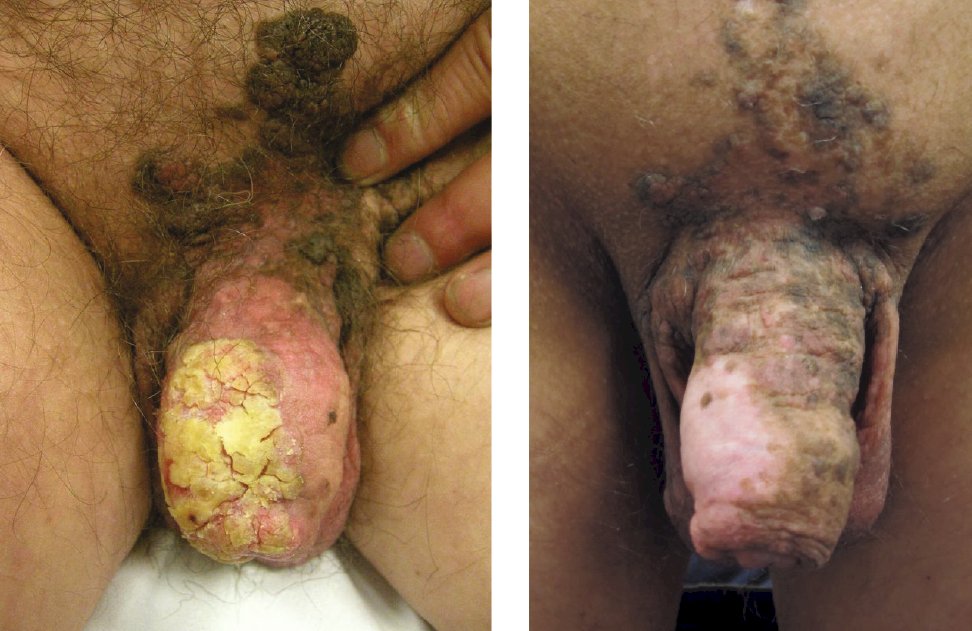
La radioterapia de haz externo tiene una tasa de control local del 44 % al 70 % y una tasa de recuperación del pene del 36 % al 66 %; la siguiente tabla resume la literatura citada:
La Dra. Crook resumió su parte de la presentación sobre la radiación en la escuela primaria con las siguientes ideas:
- La braquiterapia intersticial (ya sea LDR/PDR o HDR) tiene una tasa de preservación del pene a los 5 años de aproximadamente el 85 % y de aproximadamente el 70 % a los 10 años.
- La radioterapia externa +/- quimioterapia concurrente es más adecuada para pacientes más jóvenes que pueden tolerar el tratamiento y desean conservar su pene.
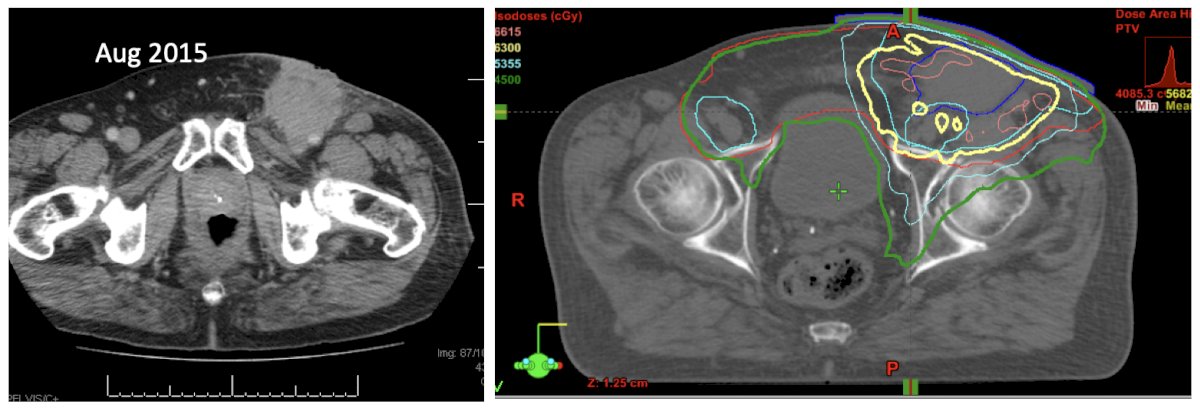
La segunda parte de la presentación del Dr. Crook se centró en el manejo de la radiación en los ganglios linfáticos. Sabemos que el estadio N es crucial para determinar la supervivencia de estos pacientes: la supervivencia específica del cáncer a 5 años para pacientes con enfermedad pN1 es aproximadamente del 70 %, mientras que para pN3 es del 20 %-30 %. La quimiorradioterapia es una opción para pacientes con enfermedad nodular. Luego, el Dr. Crook presentó el caso de un hombre de 67 años que desarrolló una recurrencia ganglionar un año después de una biopsia por escisión de la lesión primaria. Luego fue tratado con 67 Gy para la masa, 45 Gy para los ganglios linfáticos pélvicos y comenzó una quimioterapia concurrente semanal basada en platino:
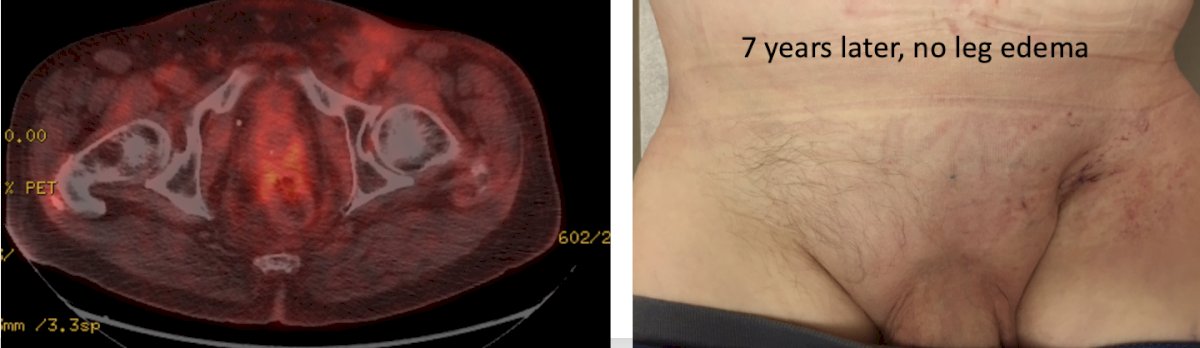
Tres meses después de completar la quimiorradioterapia, su SUV máximo PET/CT en el muslo fue de 3,2 y después de 7 años gozaba de buena salud sin ningún edema en las piernas:
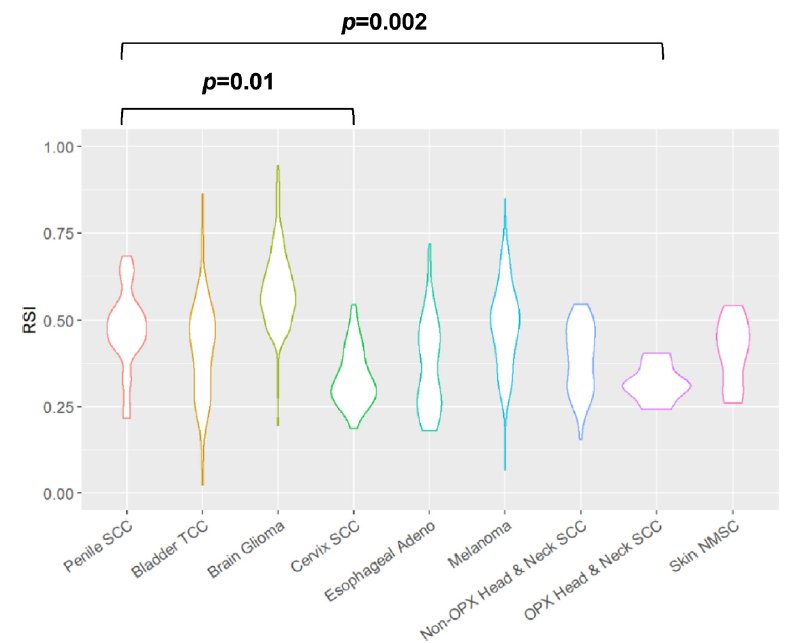
Como nota de precaución, el Dr. Crook enfatizó que el carcinoma de células escamosas y el VPH responden mejor a la quimiorradiación; 50 Gy en 25 fracciones suelen ser suficientes para controlar la enfermedad micrometastásica en más del 90% de los cánceres de mama y de cabeza y cuello. En general, el Índice de Radiosensibilidad indica que el carcinoma de células escamosas de pene suele ser menos sensible a la radioterapia que otros carcinomas de células escamosas, como el cáncer de cuello uterino y el cáncer de cabeza y cuello:2
Yuan et al. evaluaron los perfiles de dosis de radiación modificada genómica (GARD) de 25 pacientes, observando que la GARD del carcinoma de células escamosas de pene oscilaba entre 9,56 y 38,39 (mediana 18,25), lo que sugiere efectos terapéuticos variables de la radioterapia posoperatoria.2 Además, se logró un beneficio terapéutico en sólo el 52% de las lesiones con radioterapia posoperatoria de 50 Gy, en contraste con el beneficio del 84% con la radioterapia posoperatoria estilo GARD de 66 Gy.
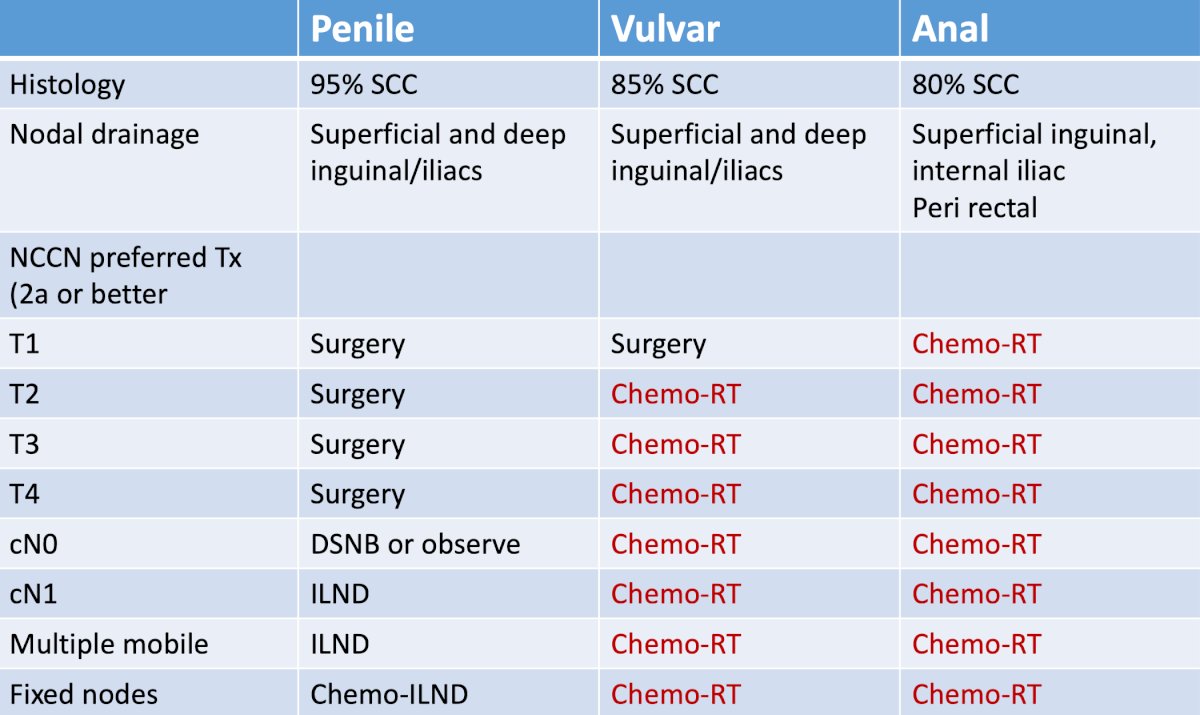
Cuando se trata de carcinoma de células escamosas de pene, vulva y ano, las pautas de la NCCN son bastante divergentes en términos de paradigmas de tratamiento óptimos: el carcinoma de células escamosas de pene prefiere el abordaje quirúrgico y el carcinoma de células escamosas de vulva/anal prefiere el abordaje de quimiorradioterapia:
El Dr. Crook confirmó que la radioterapia adyuvante en la pelvis después de un resultado positivo de linfangiectomía pélvica por carcinoma de células escamosas del pene aumenta la tasa de supervivencia general. En un estudio multiinstitucional, Tang y sus colegas evaluaron a 92 pacientes con estado de radiación pélvica adyuvante disponible y ganglios linfáticos pélvicos positivos. [3]Destacando que el 43% recibió radiación adyuvante después de una disección de ganglios linfáticos pélvicos positiva. Durante una mediana de seguimiento de 9,3 meses, las pacientes que recibieron radiación pélvica adyuvante tuvieron una mediana de supervivencia específica de la enfermedad de 14,4 meses frente a 8 meses en el grupo sin radiación, respectivamente (p = 0,023). Los pacientes sin radiación pélvica adyuvante se asociaron con una peor supervivencia general (HR 1,7, IC 95 % 1,01-2,92) y supervivencia específica de la enfermedad (HR 1,9, IC 95 % 1,09-3,36) en el análisis multivariable: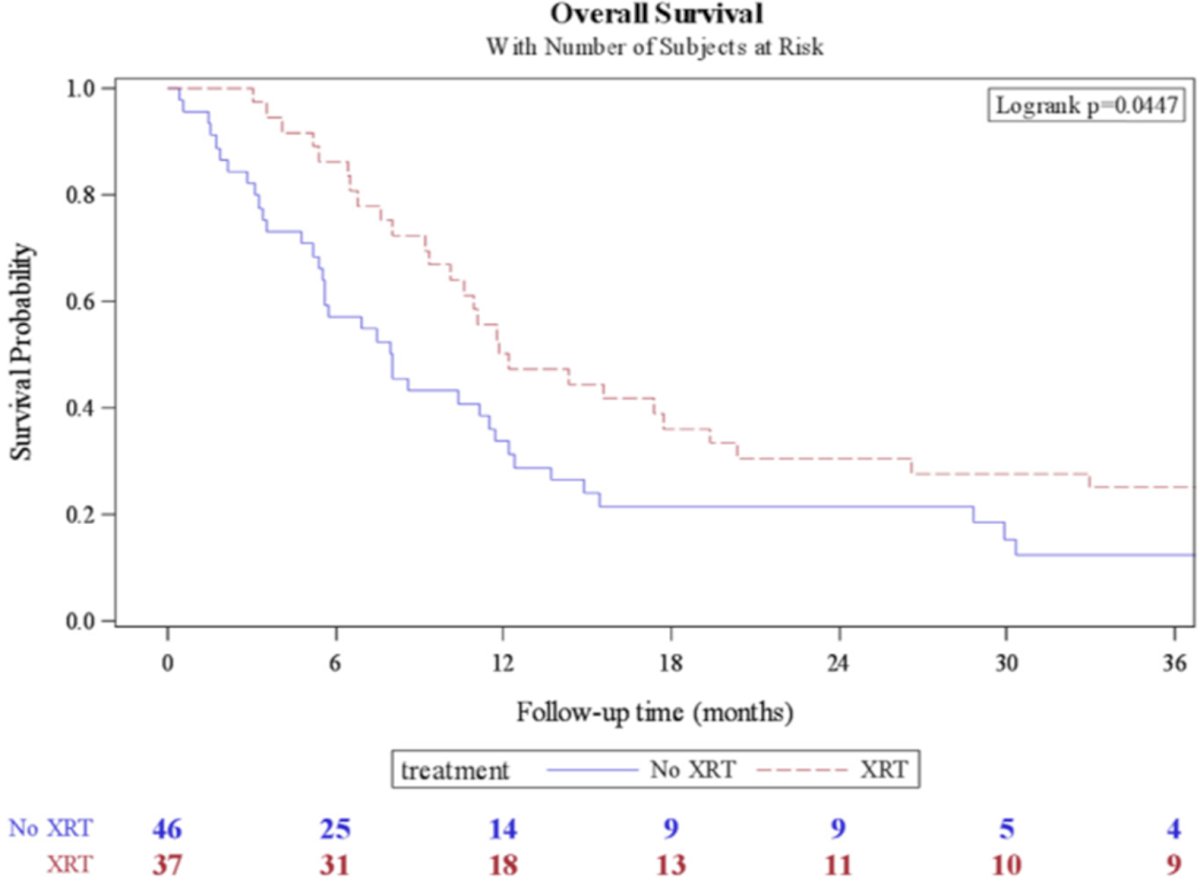
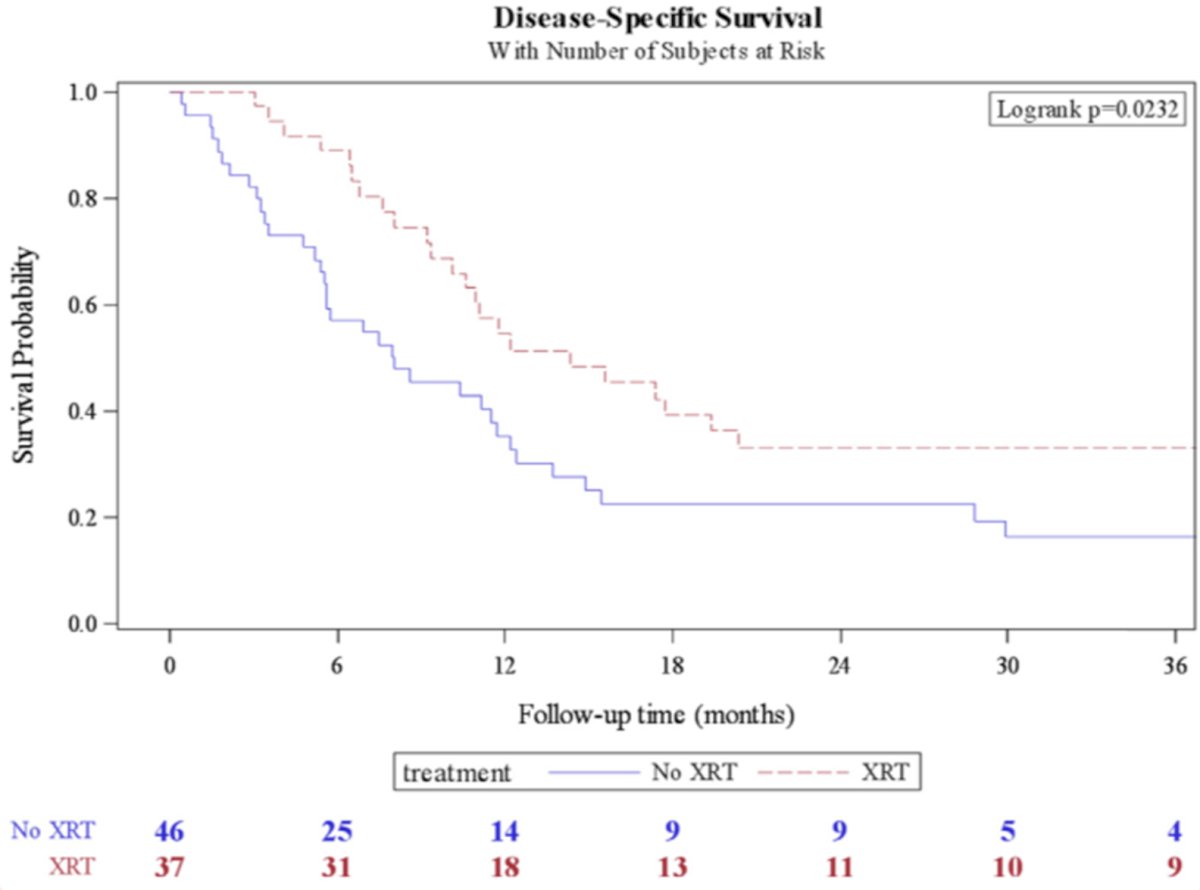
La mediana del tiempo hasta la recurrencia fue de 7,7 meses versus 5,3 meses en el grupo de radiación y sin radiación, respectivamente (p = 0,042).
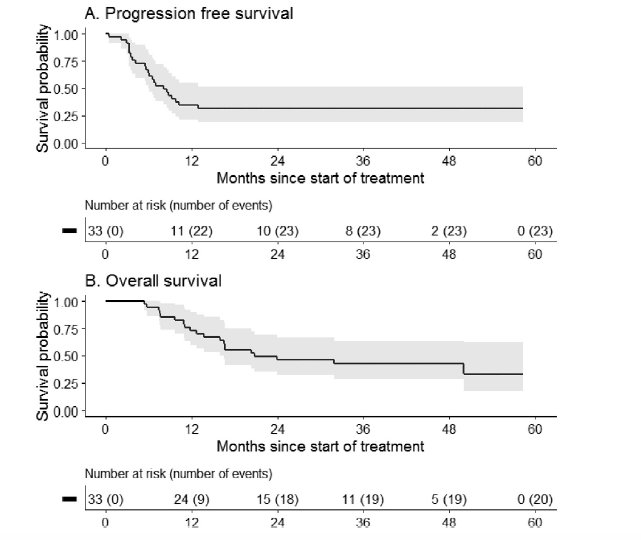
Para el carcinoma de células escamosas de pene localmente avanzado, la quimioterapia neoadyuvante seguida de cirugía suele ser el estándar de atención, pero con una probabilidad de supervivencia a 1 año de casi 50%. Para evaluar el papel de la quimiorradioterapia en el entorno localmente avanzado, Ottenhof et al. [4] realizaron una evaluación prospectiva en un solo centro de 49,5 Gy (33 × 1,5 Gy) en las áreas inguinales y pélvicas afectadas combinadas con mitomicina C intravenosa el día 1 y capecitabina los días de radiación. Los tumores primarios y los depósitos positivos para PET/CT recibieron un aumento de 59,4 Gy (33 × 1,8 Gy). De los 33 pacientes (n = 29 en estadio IV), 32 completaron la quimiorradioterapia. Durante una mediana de seguimiento de 41 meses, 24 pacientes (73%) respondieron, incluidas 13 (39%) respuestas completas. Hubo 9 pacientes (27%) que se sometieron a cirugía de rescate y 8 pacientes adicionales se sometieron a cirugía posterior (52% en total). Las tasas de supervivencia a 1 y 2 años fueron del 34 % y 31 %, respectivamente, y las tasas de supervivencia general a 1 y 2 años fueron del 73 % y 46 %, respectivamente:
El ensayo internacional sobre cáncer de pene avanzado (InPACT) está investigando las funciones y la secuenciación óptima de la cirugía, la quimioterapia y la quimiorradioterapia en hombres con enfermedad ganglionar. Varias preguntas clave del ensayo InPACT incluyen:
- ¿Cuál es el papel de la terapia neoadyuvante para hombres con enfermedad nodular?
- ¿Cual es mejor? ¿Quimioterapia o quimiorradioterapia?
- ¿Puede la quimiorradioterapia pélvica producir resultados similares a la disección de los ganglios linfáticos pélvicos en hombres con alto riesgo de afectación de los ganglios linfáticos pélvicos después de la disección de los ganglios linfáticos inguinales?
Con un objetivo de reclutamiento de 200 pacientes y un criterio de valoración principal de supervivencia general, el Dr. Crook señala que el ensayo ha logrado más del 50 % de la inscripción esperada..
Al concluir su presentación sobre la radioterapia para el carcinoma de células escamosas del pene, la Dra. Crook señaló que las Directrices colaborativas sobre el cáncer de pene de la EAU/ASCO se actualizarán en 2023.5
Presentado por: Juanita Crook, MD, FRCPC, BC Cancer, Kelowna, Columbia Británica, Canadá
Escrito por: Zachary Klaassen, MD, MS – Oncólogo urológico, Profesor asociado de Urología, Georgia Cancer Center, Wellstar MCG Health, @zklaassen_md en Twitter durante la reunión anual de 2023 de la Sociedad de Oncología Urológica (SUO), Washington, DC, martes 28 de noviembre – Viernes 1 de diciembre de 2023.
Referencias:
- Tward J. El estado del tratamiento no quirúrgico del cáncer de pene no metastásico. Nat Reverendo Orwell. 2018 septiembre;15(9):574-584.
- Yuan Z, Grass GD, Dear M, et al. Radiosensibilidad intrínseca, dosis de radiación basada en genómica y patrones de falla del cáncer de pene en respuesta a la radioterapia adyuvante. Oncol RadioRepresentante de otras prácticas. 2019 noviembre-diciembre;24(6):593-599.
- Tang DH, Jagadiningrat R, Diorio G, et al. La radiación pélvica adyuvante se asocia con una mejor supervivencia y una disminución de la recurrencia de la enfermedad en el cáncer de pene con ganglios pélvicos positivos después de la disección de los ganglios linfáticos: un estudio multiinstitucional. Orol Oncol. Octubre de 2017;35(10):605.e17-605.e23.
- Ottenhof SR, de Vries HM, Dodman P, et al. Un estudio prospectivo de quimioterapia como tratamiento de primera línea en pacientes con cáncer de pene localmente avanzado. Int J Radiat Oncol Biol Phys. 1 de septiembre de 2023; 117 (1): 139-147.
- Brouwer OR, Albersen M, Parnham A, et al. Directrices colaborativas de la Asociación Europea de Urología y la Sociedad Estadounidense de Oncología Clínica sobre el cáncer de pene: actualización de 2023. Euro Urol. 2023 junio;83(6):548-560

«Solucionador de problemas. Gurú de los zombis. Entusiasta de Internet. Defensor de los viajes sin disculpas. Organizador. Lector. Aficionado al alcohol».