Si bien se ha informado daño pulmonar a corto plazo en pacientes hospitalizados con neumonía causada por el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), hay pocos datos sobre las consecuencias crónicas de esta afección. Un nuevo artículo de investigación resume los datos de los pacientes atendidos un año después del alta.
estancia: Insuficiencia pulmonar de un año después de la COVID-19 aguda: un estudio de seguimiento prospectivo y multicéntrico. derechos de imagen: Svitazy / lucha bursátil
Introducción
Tanto la neumonía como el síndrome de dificultad respiratoria aguda (SDRA) se encuentran con frecuencia en COVID-19 y pueden provocar daño pulmonar, incluida la fibrosis. Esto se asocia con complicaciones a corto plazo, observables a los 3-6 meses después del alta, aunque varía según un rango de gravedad. Por ejemplo, algunos pacientes muestran debilidad leve, pero otros pueden tener dificultad para respirar.
La gravedad de la insuficiencia respiratoria y la necesidad de mayores niveles de soporte respiratorio, en términos de intubación y ventilación mecánica, durante un episodio de neumonía, son factores que regulan el riesgo de secuelas pulmonares. Si bien se han documentado las consecuencias a corto plazo, algunas investigaciones iniciales sugieren que las anomalías radiológicas residuales continúan apareciendo en una tomografía computarizada (TC) del pulmón un año después de la neumonía.
Los hallazgos incluyeron opacidades en vidrio esmerilado, anomalías pulmonares intersticiales fibrosas (ILA) y bronquiectasias, aunque el ILA no fibroso se curó al menos parcialmente. Además, los estudios de difusión pulmonar mostraron debilidad en más de la mitad de los pacientes en estado crítico, y un tercio de ellos todavía tenían dificultad para respirar al año.
El estudio actual se publica en la revista Investigación respiratoriaanalizó las consecuencias pulmonares en pacientes un año después de haber sido dados de alta por COVID-19 en el hospital con neumonía.
¿Qué mostró el estudio?
Se incluyeron en el estudio más de 300 pacientes con neumonía por SARS-CoV-2, y más del 90 % de ellos tuvieron un seguimiento de un año. Alrededor de 60 pacientes, 140 pacientes y 90 pacientes recibieron oxígeno suplementario solo, presión positiva continua en las vías respiratorias (CPAP) y ventilación mecánica invasiva (IMV), respectivamente. Ningún paciente falleció durante la segunda mitad del estudio, pero cinco de ellos solicitaron reingreso por diversas razones.
Aproximadamente el 70 % de los pacientes no tienen antecedentes de tabaquismo y aproximadamente el 80 % no tienen una afección médica subyacente o solo han tenido una afección médica. La incidencia de tromboembolismo pulmonar y trombosis venosa profunda fue baja y comparable en ambos grupos.
La amplitud de difusión más baja de monóxido de carbono (DLCO) se registró en el grupo de oxígeno solo y el cambio más bajo en el grupo de CPAP. La DLCO en todos los grupos entre 6 y 12 meses en los grupos de CPAP e IMV mejoró en aproximadamente un 2,5 %. Muy pocos pacientes tenían cambios pulmonares restrictivos, o pacientes obstructivos, aunque los últimos cuatro pacientes tenían antecedentes o eran fumadores actuales, y uno tenía asma.
Otros trabajos no mostraron diferencias entre los grupos, con uno de cada cinco pacientes mostrando una distancia de caminata menor a la esperada. Ningún grupo mostró una saturación de oxígeno reducida o una necesidad de oxígeno suplementario.
Aproximadamente el 40 % informó dificultad para respirar con un esfuerzo ligero, mientras que 34 pacientes informaron tener que caminar lentamente o detenerse para recuperar el aliento. Al comparar los seguimientos de 6 y 12 meses, hubo un aumento en los informes de disnea en todos los grupos, pero no significativo. Ninguno de los pacientes asistió a ningún programa de rehabilitación.
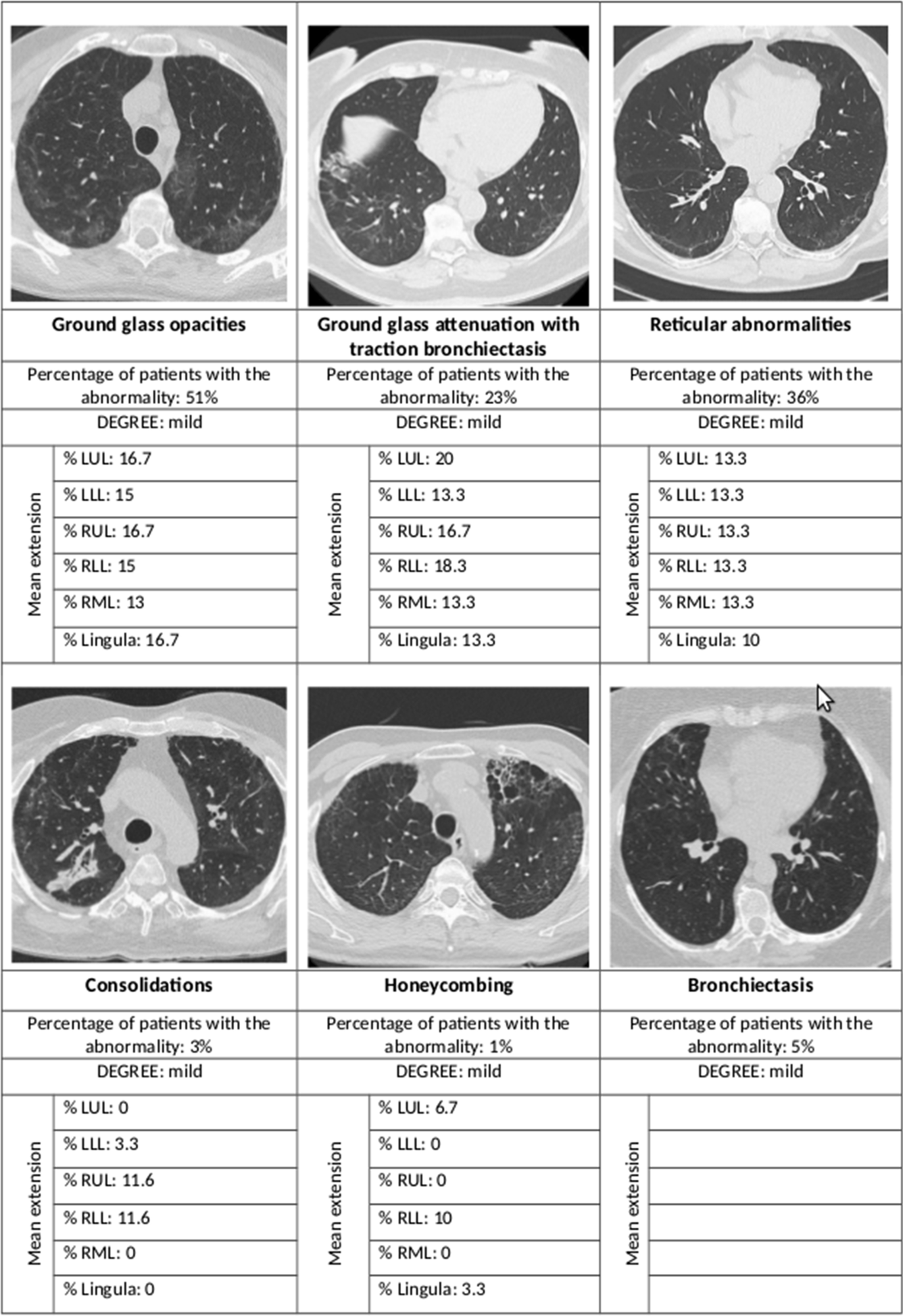
Resumen de las anomalías radiológicas más importantes y su extensión según el lóbulo pulmonar afectado. LUL lóbulo superior izquierdo, LLL lóbulo inferior izquierdo, RUL lóbulo superior derecho, RLL lóbulo inferior derecho, RML lóbulo medio derecho
Se observaron anomalías radiográficas en el 80 % de los pacientes con IMV, el 65 % de los de CPAP y el 46 % del grupo de oxígeno solo. El riesgo fue más de ocho veces mayor en el primer grupo y unas tres veces mayor en el segundo grupo, en comparación con el último grupo.
La mayoría de las tomografías computarizadas de alta resolución (HRCT, por sus siglas en inglés) mostraron cambios intersticiales en el pulmón; Más de la mitad mostró opacidades vítreas molidas, más de un tercio tenía anomalías en la retina, mientras que menos del 5% mostró hipertrofia y consolidación de melaza. En el 44% de las opacidades en vidrio deslustrado se acompañaron de bronquiectasias por tracción o bronquiectasias.
Entre los pacientes con DLCO normal, aproximadamente el 60 % tenía anomalías en la TACAR, pero cuando la DLCO era mala, la proporción de anomalías radiológicas aumentaba al 77 %. Lo mismo ocurre con la opacidad del vidrio esmerilado, al 45 % y al 61 %, respectivamente. Las anomalías retinales ocurrieron en el 28% y alrededor del 50%, respectivamente.
¿Cuáles son las implicaciones?
Los resultados muestran que la fibrosis pulmonar es un hallazgo poco común después de una neumonía por SARS-CoV-2 que requiere hospitalización, con solo el 1% de los pacientes presentando esta complicación 12 meses después del alta. La mayoría de los casos mostraron otros hallazgos intersticiales leves, en su mayoría opacidades en vidrio esmerilado y anomalías retinianas, principalmente dentro de un lóbulo y en un rango limitado.
Esto respalda informes anteriores, pero no es útil para rastrear la fuente del daño viral o los cambios en la presión pulmonar o el volumen secundario de IMV, aunque los cambios quísticos y la formación de aerogeles observados en el último caso no se han identificado aquí.
La edad es un factor de riesgo evidente de secuelas radiológicas persistentes. El deterioro de la DLCO ocurrió con mayor frecuencia entre los pacientes que solo recibieron oxígeno y los pacientes con IMV, pero esto puede deberse a un sesgo de selección. Es notable que «A pesar de la entidad leve de las secuelas funcionales, una proporción consistente de pacientes de 1 año con neumonía por SARS-CoV-2 aún informa disnea de esfuerzo (35 %) con una tendencia peor en comparación con la visita de 6 meses.. «
El hecho de que esto fuera independiente de la gravedad de los síntomas pulmonares durante la hospitalización sugiere un mecanismo común de daño pulmonar en lugar de depender completamente de la gravedad de la neumonía. Estos pacientes merecen apoyo psicológico y rehabilitación a la luz del devastador impacto del prolongado virus COVID-19.
De hecho, cuando estos resultados se combinan con los de investigadores anteriores, parece que se debe proporcionar un seguimiento cercano de los pacientes ancianos con neumonía por SARS-CoV-2 que requieren IMV para identificar las consecuencias pulmonares a largo plazo sin descuidar el otro. grupos Tanto la DLCO como la TCAR son útiles para captar secuelas pulmonares, que suelen mejorar entre los 6 y los 12 meses.

«Solucionador de problemas. Gurú de los zombis. Entusiasta de Internet. Defensor de los viajes sin disculpas. Organizador. Lector. Aficionado al alcohol».